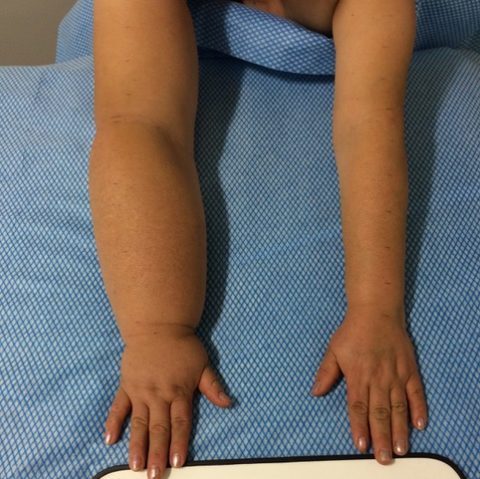
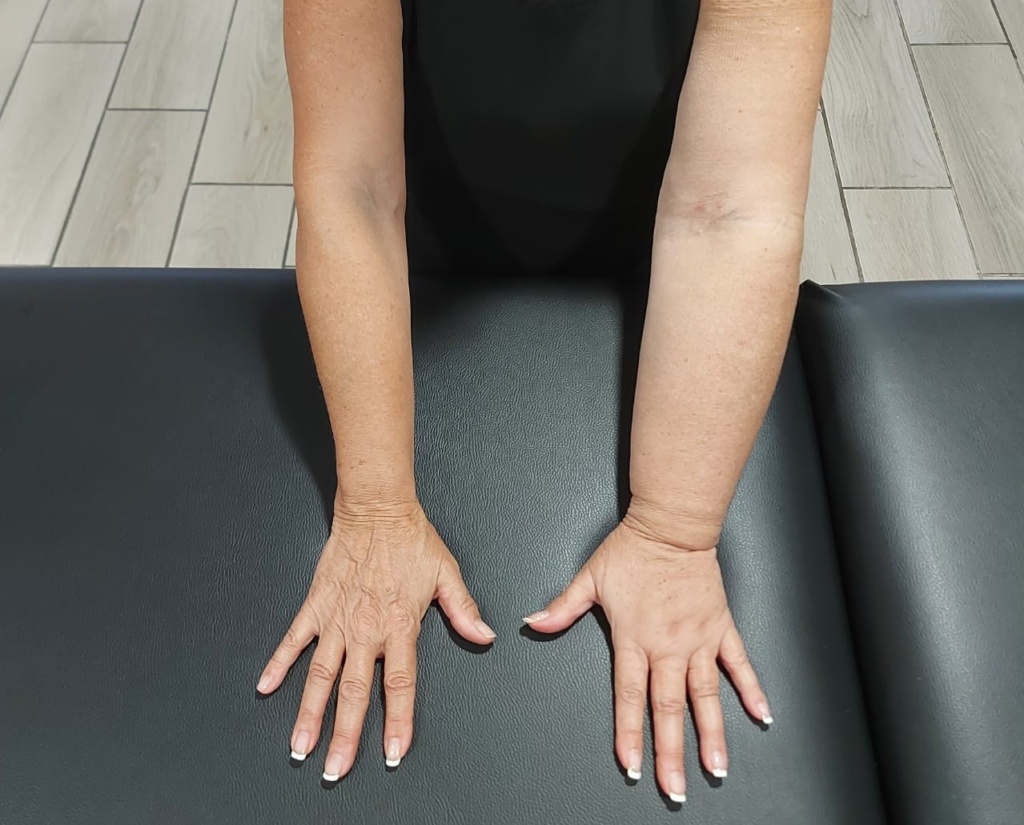
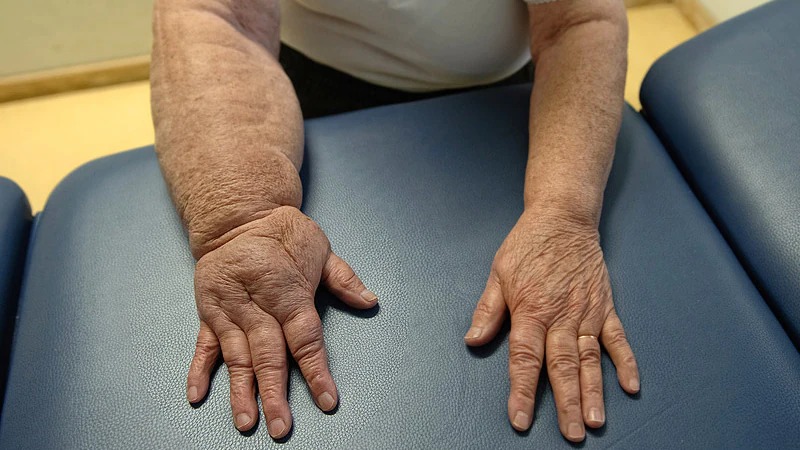
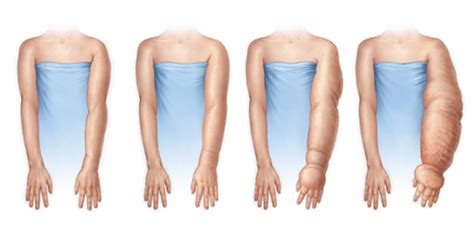
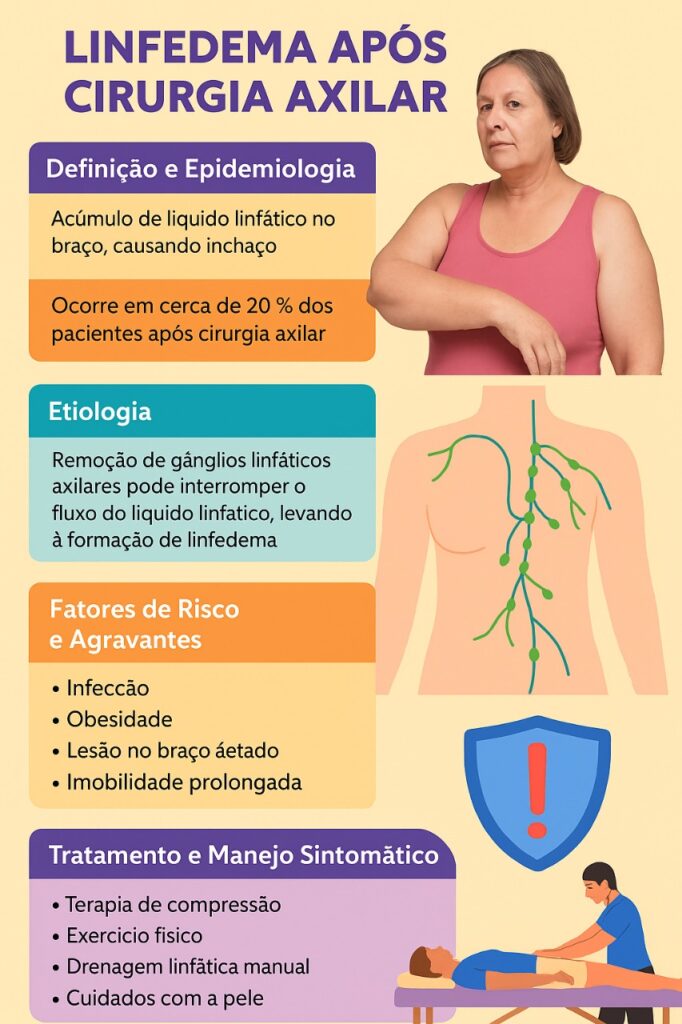
O linfedema é um acúmulo anormal de linfa — fluido rico em proteínas — nos tecidos, resultando em inchaço, geralmente nos braços ou pernas. Após cirurgias axilares, como a linfadenectomia no tratamento do câncer de mama (o chamado esvaziamento axilar), a drenagem linfática pode ser comprometida, levando ao linfedema secundário. Sua prevalência pode variar entre 6% e 40% dependendo de inúmeros fatores.
⚠️ Fatores de Risco e Agravantes
- Número de linfonodos removidos: maior número aumenta o risco.
- Radioterapia: pode danificar vasos linfáticos.
- Obesidade: associada a maior incidência de linfedema.
- Infecções: como celulite, podem agravar o quadro.
- Imobilidade: reduz o fluxo linfático
🩺 Sintomas Comuns
- Inchaço no braço ou mão do lado operado.
- Sensação de peso ou rigidez.
- Dor ou desconforto.
- Diminuição da mobilidade.
- Alterações na pele, como endurecimento ou infecções recorrentes.
# Medidas Preventivas de Complicações:

FABRO, Erica Alves Nogueira et al. Atenção fisioterapêutica no controle do linfedema secundário ao tratamento do câncer de mama: rotina do Hospital do Câncer III/Instituto Nacional de Câncer. Revista Brasileira de Mastologia, Rio de Janeiro, v. 26, n. 1, p. 4–8, 2016. DOI: 10.5327/Z201600010002RBM.
🛠️ Tratamentos e Cuidados
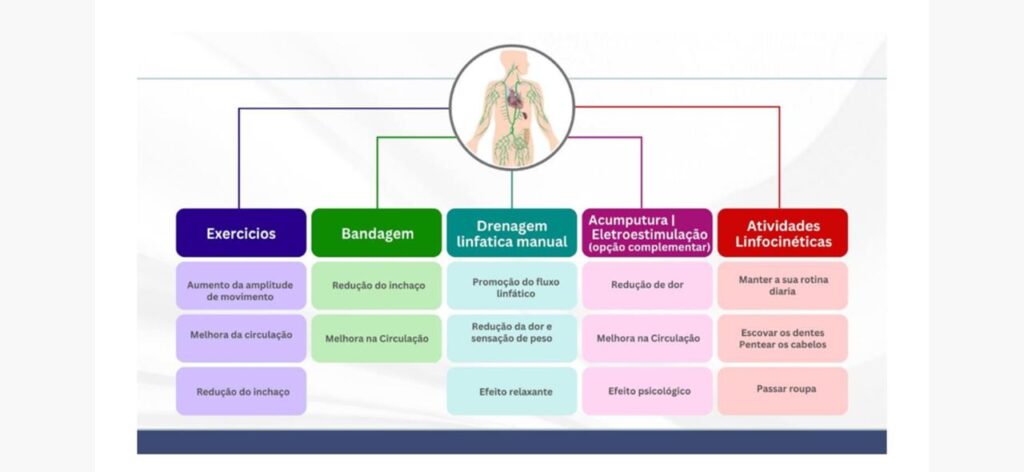
– ARAGÃO, Denise Carneiro; RAFAEL, Fernanda Mancilla de Castro; CORDEIRO, Nathaly dos Santos. A importância da fisioterapia no tratamento de linfedema pós-mastectomia. Revista Brasileira de Fisioterapia, [S.l.], v. 29, n. 140, p. 1–8, nov. 2024. DOI: 10.69849/revistaft/pa10202411241928
❓ Perguntas Frequentes
É comum a sensação de dormência na mama ou no braço após uma cirurgia mamária ou axilar?
Sim, é muito comum. Dormência, formigamento ou sensação de anestesia em parte da mama, axila ou braço ocorrem frequentemente após cirurgias mamárias — principalmente quando há manipulação ou ressecção de nervos periféricos.
Isso acontece, por exemplo na mastectomia (com ou sem reconstrução), na quadrantectomia com esvaziamento axilar e na biópsia de linfonodo sentinela.
A principal causa é a lesão ou secção (corte) de ramos do nervo intercostobraquial, nervo responsável pela sensibilidade da região axilar e da face interna do braço. Estudos mostram que até 65% das pacientes relatam alguma forma de alteração sensitiva no pós-operatório imediato [Fabro et al., 2016].
Por quanto tempo essa dormência pode durar? Ela desaparece com o tempo?
A duração da dormência é variável. Na maioria das pacientes, há uma melhora gradual ao longo de semanas ou meses, à medida que os nervos passam por regeneração (o que pode levar de 3 a 12 meses). No entanto, em algumas mulheres, a sensibilidade pode não retornar totalmente, resultando em áreas cronicamente hipoestésicas (com menos sensibilidade).
Fatores que influenciam o tempo de recuperação: extensão da cirurgia (quanto maior a dissecção, maior o risco), associação com radioterapia (pode retardar a regeneração nervosa), idade da paciente e comorbidades (como diabetes, que afeta nervos periféricos) e cuidados no pós-operatório.
Quando devo me preocupar com a dormência? Existe algum sinal de alerta?
A dormência isolada, sem outros sintomas, geralmente não é sinal de complicação grave. Porém, atenção deve ser redobrada se houver:
Dor intensa e progressiva;
Perda de força no braço ou mão;
Edema progressivo (inchaço), calor local ou vermelhidão, que podem sugerir linfedema ou infecção;
Choques ou queimação persistente (podem indicar neuropatia sensitiva ou síndrome dolorosa crônica pós-mastectomia).
Caso esses sintomas surjam, o ideal é procurar o mastologista ou fisioterapeuta especializado para reavaliação e possível encaminhamento para neurologia ou reabilitação.
Existe algo que posso fazer para melhorar a sensibilidade da pele ou prevenir complicações?
Sim. Algumas medidas ajudam a melhorar a recuperação nervosa e evitar o agravamento do quadro:
Exercícios de reabilitação precoce, orientados por fisioterapeuta especializado;
Estimulação tátil e térmica leve da pele com objetos de diferentes texturas para “ensinar” o cérebro a reconhecer novos estímulos (neuroplasticidade);
Evitar compressão excessiva na área dormente (ex: roupas apertadas ou dormir sobre o braço operado);
Hidratar bem a pele para reduzir o risco de lesões em regiões com pouca sensibilidade;
Em alguns casos, o uso de medicações neuromoduladoras (como pregabalina, gabapentina ou antidepressivos tricíclicos) pode ser indicado para dor neuropática persistente — mas sempre sob prescrição médica.
📚 Referências
- ARAGÃO, Denise Carneiro; RAFAEL, Fernanda Mancilla de Castro; CORDEIRO, Nathaly dos Santos. A importância da fisioterapia no tratamento de linfedema pós-mastectomia. Revista Brasileira de Fisioterapia, [S.l.], v. 29, n. 140, p. 1–8, nov. 2024. DOI: https://doi.org/10.69849/revistaft/pa10202411241928.
- BERGMANN, A.; MATTOS, I. E.; KOIFMAN, R. J. Incidência e prevalência de linfedema após tratamento cirúrgico do câncer de mama. Revista Brasileira de Cancerologia, v. 53, n. 4, p. 461–470, 2007.
- BERGMANN, A. et al. Fatores de risco para linfedema após câncer de mama. Revista Brasileira de Fisioterapia, v. 12, n. 4, p. 290–296, 2008. Disponível em: https://www.scielo.br/. Acesso em: 31 maio 2025.
- FABRO, Erica Alves Nogueira et al. Atenção fisioterapêutica no controle do linfedema secundário ao tratamento do câncer de mama: rotina do Hospital do Câncer III/Instituto Nacional de Câncer. Revista Brasileira de Mastologia, Rio de Janeiro, v. 26, n. 1, p. 4–8, 2016. DOI: https://doi.org/10.5327/Z201600010002RBM.
- FRANCO, A. M. et al. Fisioterapia complexa descongestiva no tratamento do linfedema de membro superior pós-mastectomia radical: revisão de literatura. Revista Eletrônica Acervo Saúde, v. 13, n. 1, e5278, 2021. Disponível em: https://acervomais.com.br/. Acesso em: 31 maio 2025.
